"En un futuro cercano podremos imprimir en 3D tejidos y órganos compatibles para implantar a los pacientes"
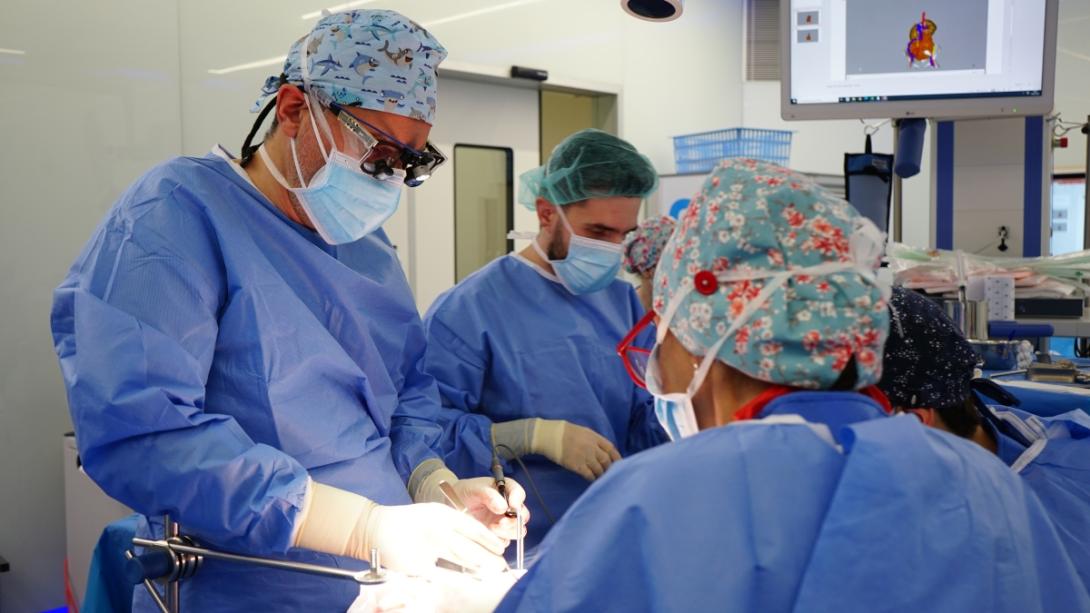
El Dr. Lucas Krauel explica cómo ha evolucionado la cirugía pediátrica oncológica en el Hospital Sant Joan de Déu Barcelona, desde la primera reproducción 3D que se hizo en 2014.
El Hospital Sant Joan de Déu Barcelona organiza el Congreso Internacional anual de cirugía oncológica pediátrica (IPSO), liderado por el Dr. Lucas Krauel, que da respuesta a algunas de las principales preguntas sobre esta materia. Este mes de septiembre tiene lugar la Jornada IPSO Pediatric Surgical Oncology Educational Day: Ped Surg Onc Team Building coordinada por el equipo de Formación Sant Joan de Déu.
¿Cuáles son los objetivos de la formación de cirugía oncológica pediátrica y qué esperas que aporte a sus participantes?
El principal objetivo de esta formación es poner de relevancia la importancia del trabajo en equipo. Bajo el lema "Team Building", este año hablarán todas las personas implicadas en la cirugía oncológica: cirujanos, anestesistas, radiólogos que ayudan a localizar el lugar exacto para las biopsias, expertos en modelos 3D de planificación de las cirugías, especialistas en medicina nuclear, etc. El objetivo es mejorar el pronóstico del paciente pediátrico, reducir secuelas de las enfermedades y mejorar las expectativas de vida de los niños.
A esta jornada asistirán prestigiosos cirujanos a nivel mundial de hospitales americanos como el Dr. LaQuaglia, uno de los cirujanos oncológicos más reconocidos del mundo del Hospital Memorial Sloan Kettering Cancer Center de Nueva York, que hablará de abordajes complejos en cirugía oncológica pediátrica. También participarán expertos en oncología de otros hospitales como el Boston Children's Hospital, hospitales de Brasil, Argentina, o México, entre otros. A nivel europeo asistirán profesionales de hospitales como el Hospital Necker de Francia o el Prinses Maxima Centrum de los Países Bajos.
¿Qué papel crees que puede desempeñar la simulación como herramienta de formación y actualización de los cirujanos pediátricos?
Cada tumor y cada paciente son diferentes, por lo tanto, cada caso tiene que estudiarse bien y planificarse de manera personalizada. En este sentido, la simulación nos ayuda mucho. Cuanto más preparados estemos, mejor funcionará la cirugía. Actualmente trabajamos con la reproducción de tumores en 3D y realidad virtual para poder analizar el tumor, practicar la cirugía y anticipar situaciones que puedes encontrarte durante la operación.
El Hospital Sant Joan de Déu Barcelona es pionero y referente a nivel mundial en la reproducción de tumores 3D, que se utiliza para planificar todas las intervenciones complejas. La primera reproducción 3D se hizo en 2014 y, desde entonces, se ha consolidado la Unidad de simulación y planificación 3D avanzada del Hospital, y se ha mejorado en el uso de materiales. El objetivo es conseguir que, lo que se imprime en 3D sea lo más parecido posible a la realidad. Por ejemplo, hemos conseguido un tejido bastante similar al real en las reproducciones de órganos como el hígado.
También contamos con gafas de realidad virtual que nos permiten visualizar de manera inmersiva el órgano que vamos a operar, podemos girarlo y verlo 360º, de manera totalmente inmersiva, para conocer bien el tumor, la zona anatómica a abordar y hacer una buena planificación de la operación.
Además, estamos trabajando en un proyecto para trabajar con realidad aumentada, que permitirá ver el tumor en el entorno real, consultar la imagen y manipularla.
¿Qué retos se plantea la cirugía oncológica en los próximos años?
El gran reto es conseguir resecciones completas de los tumores más complejos. Lamentablemente todavía nos encontramos en situaciones en las que la cirugía no es una opción posible. En este aspecto, el futuro es que la simulación se proyecte en el mismo quirófano mientras operamos, en tiempo real, y nos alerte de posibles problemas con los que nos podemos encontrar, esto nos ayudará a mejorar los resultados.
Además, en un futuro cercano podremos imprimir en 3D tejidos y órganos compatibles para implantar a los pacientes.
Otro reto es que avance la cirugía robótica y nos ayude a hacer cirugías igual de efectivas, pero menos invasivas.
¿Podrías anticiparnos algún avance más en el que se está trabajando?
Muchos grupos de investigación internacionales están trabajando en nuevas formas de liberación de fármacos (Drug Delivery Systems) para llegar mejor al tumor y tener menos efectos secundarios. En este aspecto, desde el Hospital Sant Joan de Déu Barcelona colaboramos con Cebiotex, una spin-off impulsada por el Hospital y la Universitat Politècnica de Catalunya (UPC), en el desarrollo de nanofibras biodegradables cargadas de quimioterapia. Estas nanofibras se aplican sobre la zona operada para controlar los márgenes de resección y la enfermedad microscópica residual que pueda quedar tras la exéresis quirúrgica. Gracias a su nanoestructura, se consigue una liberación controlada del agente quimioterápico. Actualmente se están haciendo los ensayos en adultos, y cuando funcione, se aplicará al cáncer infantil.








